ABONNIEREN Sie unseren Newsletter

Melden Sie sich zum Newsletter der Klösterl-Apotheke an und bleiben Sie informiert über neue Artikel zu Gesundheitsthemen, unsere Sonderangebote und Aktionen und interessante Informationen rund um die Klösterl-Welt.
„Das vertrag‘ ich nicht!“ – Das Leid mit den Unverträglichkeiten
Wer freut sich nicht, wenn das Lieblingsessen auf dem schön eingedeckten Tisch vor einem steht? Doch alles mit Genuss essen zu können, ist nicht jedem gegönnt. Manch eine Mahlzeit ist für die eine Person weniger bekömmlich als für die andere. Entzündungen, Migräne, Gelenkschmerzen, depressive Verstimmungen und weitere Symptome können mit dem Verzehr eines wohlschmeckenden und dennoch unbekömmlichen Lebensmittels in Verbindung stehen.
Dass blähendes Gemüse wie Kohl Bauchschmerzen verursachen kann, ist allgemein bekannt. Aber nicht selten stehen Lebensmittelallergien oder -intoleranzen hinter den individuellen Beschwerden. Häufig treten diese Symptome spontan nach dem Essen auf, manchmal aber auch zeitverzögert, wenn während des Verdauungsprozesses die unverträglichen Stoffe ihre Wirkung zeigen können oder die Immunreaktion als Spätreaktion auftritt. Genau das macht eine Einschätzung und Zuordnung der Symptome so beschwerlich.
Inhaltsverzeichnis
- 1. Kleiner Exkurs: Nahrungsmittel oder Lebensmittel
- 2. Einteilung der Lebensmittelunverträglichkeiten
- 3. Allergie oder Intoleranz
- 4. Die Bedeutung von Histamin
- 5. Lebensmittelallergie
- 5. 1. Kreuzallergie
- 5. 2. Sonderformen der Lebensmittelallergie
- 5. 3. Diagnose einer Lebensmittelallergie
- 5. 4. Therapie einer Lebensmittelallergie
- 5. 5. Prävention einer Lebensmittelallergie
- 5. 6. Kennzeichnung der Lebensmittel
- 5. 7. Lebensmittelallergien: Stand der Forschung
- 5. 8. Zöliakie als Beispiel einer nicht IgE-vermittelten Immunreaktion
- 5. 9. Diagnose und Therapie der Zöliakie
- 6. Lebensmittelintoleranzen
- 6. 1. Laktoseintoleranz als Beispiel für Enzymdefekte
- 6. 2. Diagnose und Therapie der Laktoseintoleranz
- 6. 3. Fruktoseintoleranz als Beispiel für Transporterdefekte
- 6. 4. Diagnose und Therapie der Fruktoseintoleranz
- 6. 5. Pseudoallergien
- 6. 6. Salicylatintoleranz
- 6. 7. Histaminintoleranz
- 6. 8. Diagnose und Therapie der Histaminintoleranz
- 6. 9. Mastzellaktivierungserkrankungen
- 7. Der gesunde Darm
- 8. Mittel aus der Klösterl-Apotheke

Kleiner Exkurs: Nahrungsmittel oder Lebensmittel
Häufig werden die beiden Begriffe im gleichen Zusammenhang verwendet. Der Unterschied liegt darin, dass Lebensmittel „Leben“ enthalten. Sie werden, wie von der Natur erzeugt, frisch für die Nahrungsaufnahme verwendet und sind entsprechend leicht verderblich. Dazu gehören Obst und Gemüse in ihrem rohen Zustand, Getreide, Eier, Milch und auch Quellwasser. Öle, gepresste Säfte, Mehl zum Beispiel sind Lebensmittel, die vor dem Verzehr geringfügig verarbeitet, aber keinesfalls erhitzt wurden. Auch zu der Gruppe der Lebensmittel wird Sauerkraut, getrocknetes Fleisch, Rohmilchprodukte (Käse, Quark, Joghurt, Kefir, Dickmilch) und auch Bier gezählt, da diese durch Gärung oder Fermentation gewonnen wurden. Die Lebensmittel enthalten noch alle ihre typischen Vitalstoffe wie Vitamine, Mineralstoffe, Spurenelemente, Enzyme, ungesättigte Fettsäuren, Aromastoffe und Ballaststoffe.
Nahrungsmittel sind Lebensmittel, die erhitzt, konserviert oder präpariert wurden. Zu den erhitzten Nahrungsmitteln gehören z.B. Brot, gekochtes Gemüse, Obst, Fleisch und Fisch. Eingelegtes Gemüse, Marmeladen, Wurst und Produkte in Konservendosen sind auch Beispiele für konservierte Lebensmittel. Zu den präparierten Nahrungsmitteln zählt man zudem noch z.B. Margarine, Industriezucker und Nudeln.
Lebensmittel sind nicht industriell verarbeitetet. Sie nähren den Körper und sollten den Nahrungsmitteln vorgezogen werden.
Im folgenden Text geht es im Schwerpunkt um Unverträglichkeiten, die sowohl durch Lebensmittel als auch durch Nahrungsmittel ausgelöst werden. Deswegen werden beide Begriffe ohne Berücksichtigung auf den Unterschied verwendet, da beide in gleicher Weise Unverträglichkeiten hervorrufen können.
Einteilung der Lebensmittelunverträglichkeiten
Wenn eine durch Bakterien oder Toxine (Gifte) ausgelöste Lebensmittelvergiftung ausgeschlossen werden kann, schaut man bei den Nahrungsmittelunverträglichkeiten, ob das Immunsystem mitbeteiligt ist oder nicht, und gliedert diese dann hauptsächlich in Lebensmittelallergie und Lebensmittelintoleranzen (siehe Abb. „Unterschiedliche Reaktionen auf Lebensmittel„).
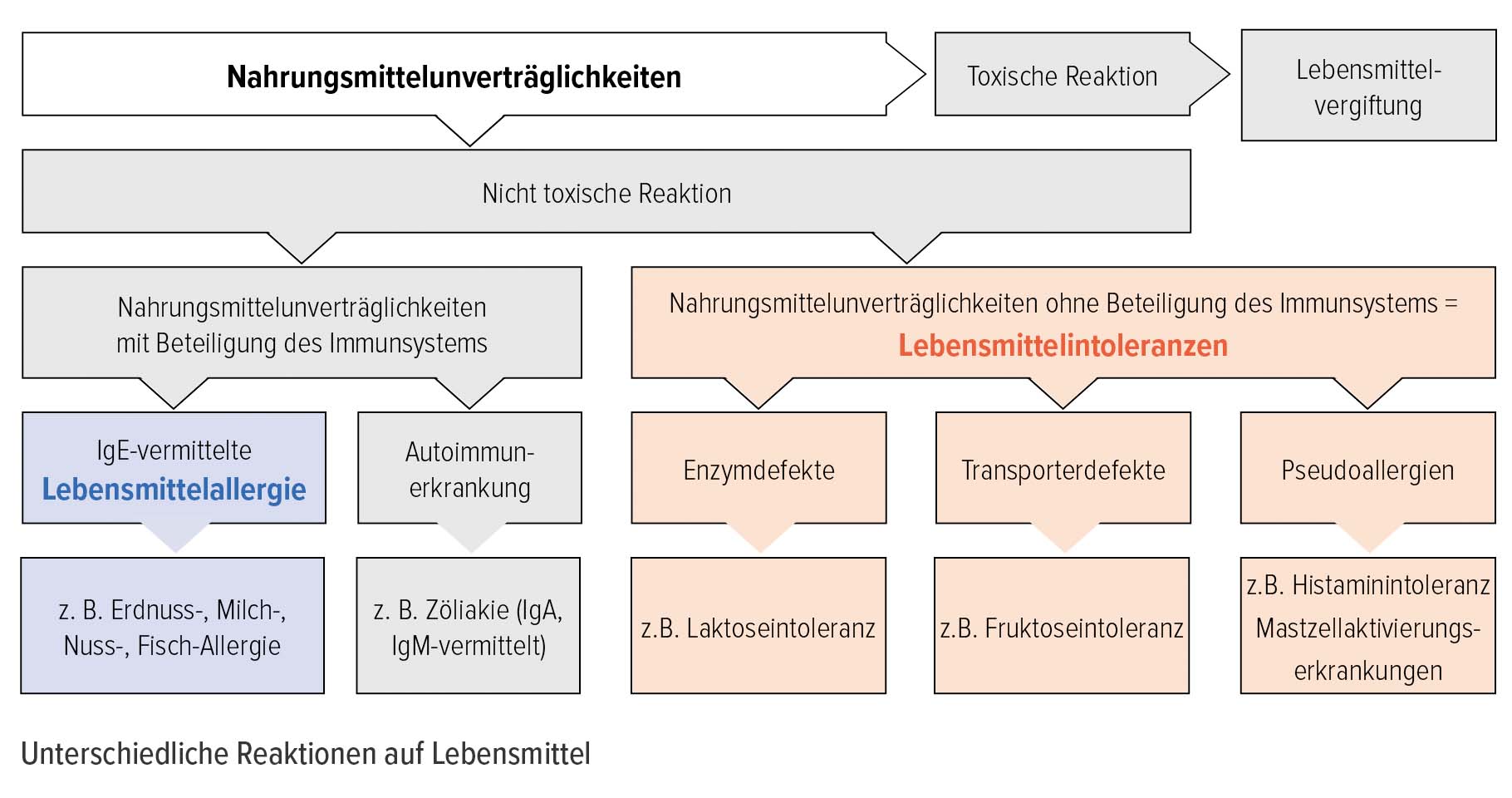
Allergie oder Intoleranz
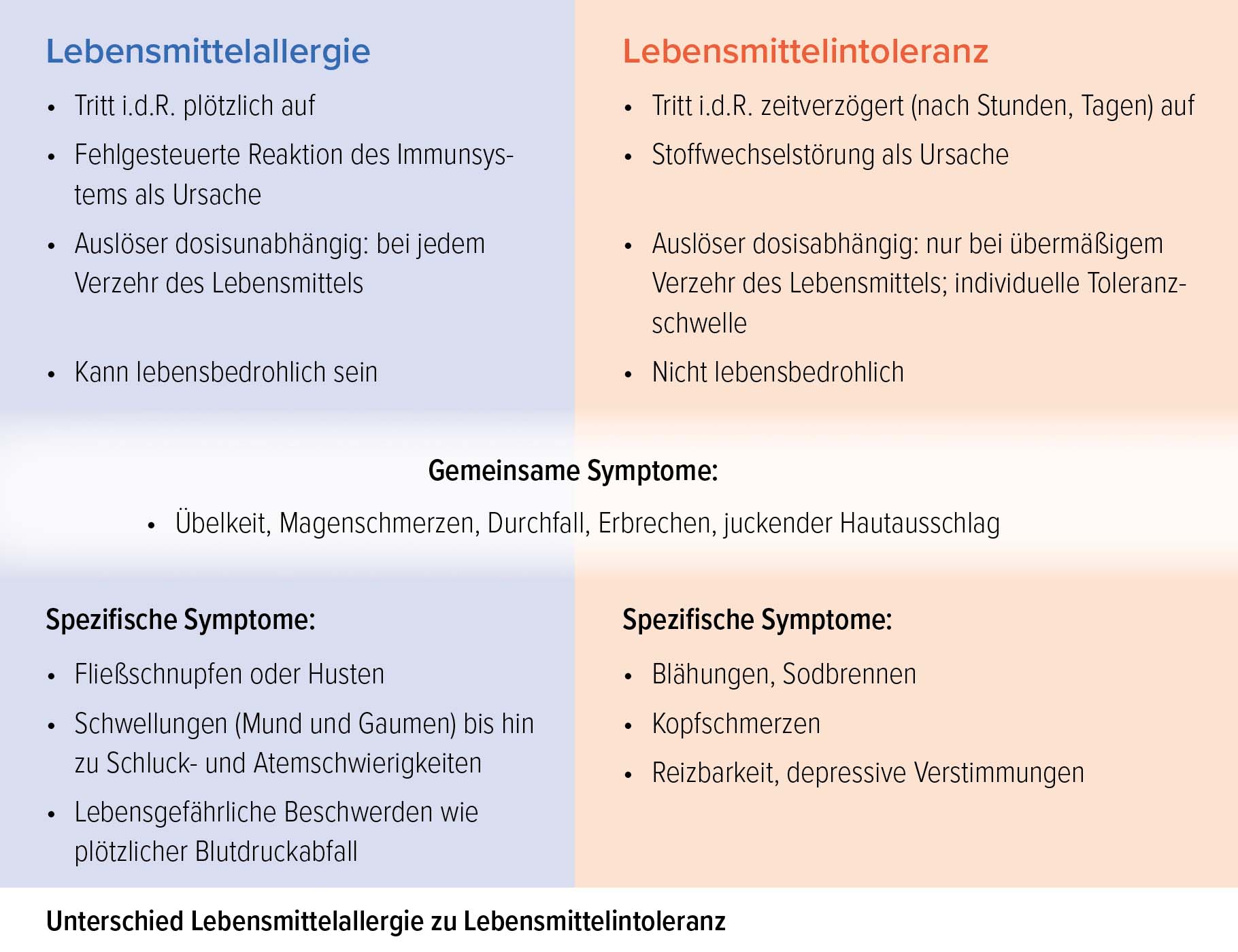
Eine Allergie alleine über die Betrachtung der Symptome von einer Intoleranz abzugrenzen, ist nahezu unmöglich. Blutuntersuchungen, weitere Tests durch erfahrene Fachärzt*innen, Karenz der eventuell auslösenden Lebensmittel sowie das Führen eines Ernährungstagebuchs helfen weiter. Abbildung „Unterschied Lebensmittelallergie zu Lebensmittelintoleranz“ zeigt Unterschiede der beiden Beschwerdebilder.
Die Bedeutung von Histamin
Sowohl bei der Lebensmittelallergie wie auch bei einigen Lebensmittelintoleranzen ist Histamin beteiligt. Histamin wird als Botenstoff im Körper selbst gebildet und hat viele physiologische Aufgaben (siehe Kasten unter dem Absatz). Gespeichert in den Zellen des Immunsystems – den Mastzellen im Gewebe und den basophilen Granulozyten (Untergrupppe der weißen Blutkörperchen) im Blut – spielt es bei allen Schmerz- und Entzündungsreaktionen eine wichtige Rolle im Immunsystem. Im Dünndarm wird Histamin über das Enzym Diaminoxidase abgebaut. Vor allem in der Leber und im Gehirn wird Histamin über die Histamin-N-Methyl-Transferase abgebaut (HNMT).
Bei dem Absatz „Histaminintoleranz“ (siehe Inhaltsverzeichnis) weiter unten im Text können Sie noch mehr über Histamin, und die Histaminintoleranz im Besonderen, erfahren.
Aufgaben des Histamins im Körper
- Regulation der Blutgefäße und des Blutdrucks
- Wundheilung
- Säuresekretion im Magen
- Botenstoff im Gehirn: Einfluss auf den Wach-Schlafrhythmus und die Lern- und Gedächtnisleistung (Histamin macht wach!).
- Kontraktion der glatten Muskulatur (Lunge, Darm, Gebärmutter)
- Schmerzreaktionen und Entzündungen zum Schutz des Organismus
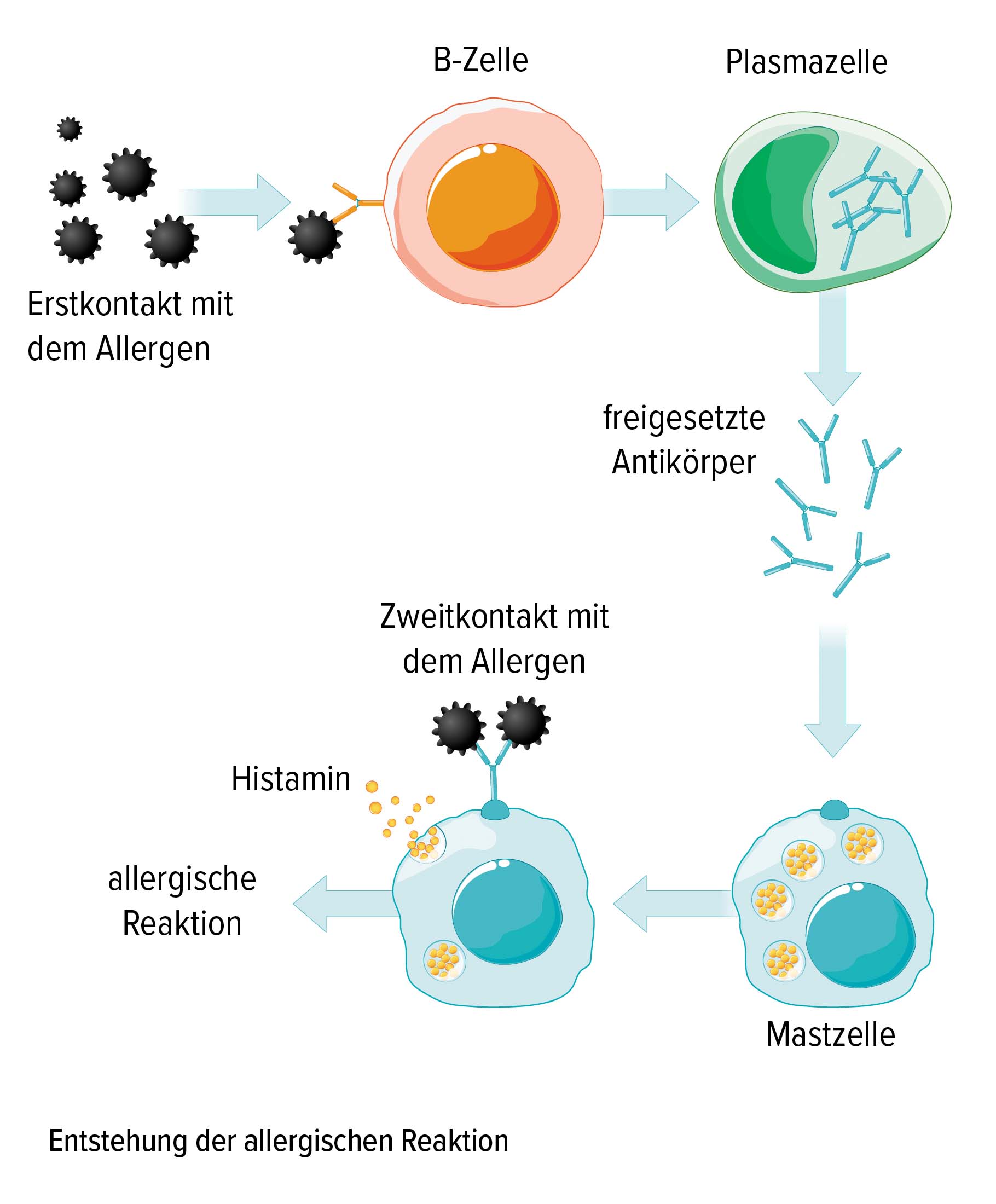
Lebensmittelallergie
Lebensmittelallergien entstehen wie alle anderen Allergien auch. Nahrungsmittel enthalten viele verschiedene Eiweiße (Proteine). Eines davon kann zu einem Allergen werden, wenn ein fehlgesteuertes Immunsystem es als Fremdstoff (Antigen) einstuft. Bei Erstkontakt mit dem Antigen werden IgE-Antikörper von den Plasmazellen über die Aktivierung durch B-Zellen (auch B-Lymphozyten genannt) gebildet. B-Zelle und Plasmazelle sind Zellen, die für das Immunsystem arbeiten. Diese gebildeten IgE-Antikörper werden dann auf den Mastzellen verankert. Histamin sowie weitere Entzündungs-Botenstoffe (Leukotriene, Prostaglandine, …) werden ausgeschüttet, wenn ab dem zweiten Kontakt ein Allergen-IgE-Komplex entsteht.
Treten allergietypische Symptome plötzlich auf (siehe Abb. „Unterschied Lebensmittelallergie zu Lebensmittelintoleranz„), spricht man von einer Allergie des Sofort-Typs. Lebensbedrohlich wird es, wenn die allergische Reaktion in einem anaphylaktischen Schock endet, bei der das Herz-Kreislaufsystem zu versagen droht. Kuhmilch, Fisch, Nüsse, Erdnuss, Soja, Weizen oder Ei enthalten potentiell allergieauslösende Eiweißstrukturen.
Treten Symptome 24 bis 48 Stunden nach Nahrungsmittelverzehr auf und halten über mehrere Tage an, können diese dem auslösenden Allergen schwer zugeordnet werden. Man spricht dann von einer Allergie des Spättyps, von einer verzögerten allergischen Reaktion oder von einer Allergie vom Typ IV. Nicht Antikörper, sondern andere Zellen des Immunsystems, T-Lymphozyten, lösen entzündliche Magen-Darm-Symptome aus. Ein Ekzem auf der Haut oder Gelenkentzündungen und Muskelschmerzen können auch Bilder dieser allergischen Reaktion sein. Die Symptomatik bei Typ IV-Allergien hängt vom Allergen, von Dauer und Art des Kontaktes sowie vom Organsystem ab, in dem der Kontakt stattfindet.

Kreuzallergie
Häufig entwickeln Menschen mit einer Pollenallergie aufgrund ähnlicher Allergenstrukturen Kreuzallergien auf Nahrungsmittel (z.B. Birkenpollen – Apfelallergie). Sie reagieren dann sowohl auf die Pollen als auch auf die Nahrungsmittel allergisch. In neuen Lebensmitteln, Superfoods und Lifestyleprodukten stecken oft dem Körper bisher unbekannte Eiweiße, die auch Allergien und Kreuzallergien auslösen können.
Sonderformen der Lebensmittelallergie
Das Food-Protein-Induced-Enterocolitis-Syndrom, kurz FPIES, ist eine Nahrungsmittelallergie, die durch das Immunsystem gesteuert wird, aber ohne IgE-Bildung abläuft. Bei der Einführung der Beikost im Säuglings- und Kindesalter kann 1 bis 4 Stunden nach der Mahlzeit massives Erbrechen auftreten sowie teilweise wässrige und blutige Durchfälle. Diese Allergie vom Spättyp tritt nach dem Verzehr von Soja- oder Kuhmilch auf. Aber auch Reis, Fleisch und Gemüsesorten können Auslöser sein. Durch die Entwicklung des Immunsystems kann das betroffene Kind aus dieser Erkrankung herauswachsen. Im Erwachsenenalter tritt FPIES häufig bei Verzehr von Fisch und Krustentieren auf. Hier bleibt sie ein lebenslang bestehen.
WDEIA ist die weizenabhängige-anstrengungsassoziierte Anaphylaxie. Betroffene reagieren nur dann stark allergisch, wenn der Verzehr von weizenhaltigen Nahrungsmitteln gleichzeitig mit bestimmte Triggerfaktoren wie Alkohol, Stress oder Anstrengung kombiniert ist.
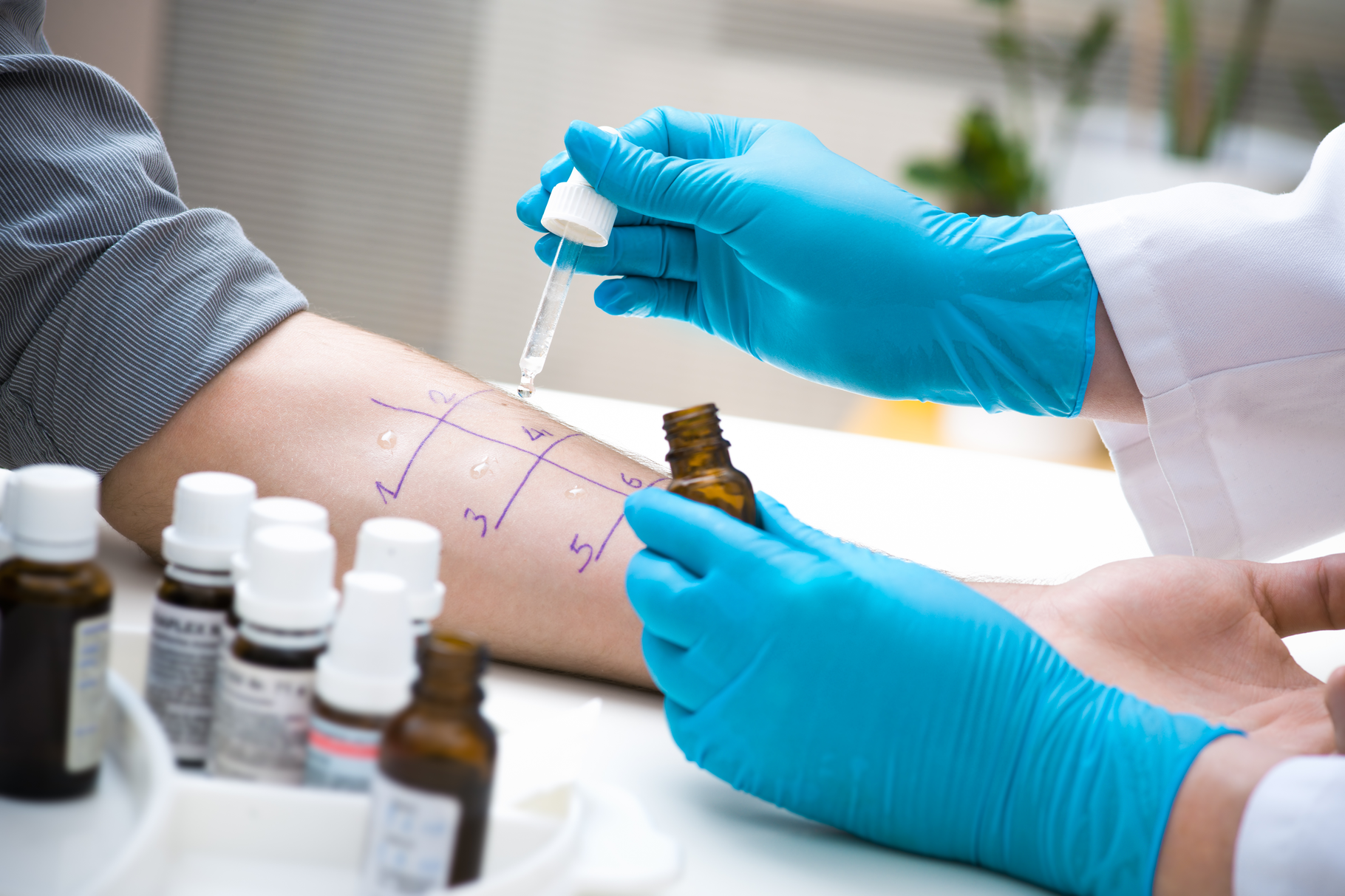
Diagnose einer Lebensmittelallergie
Ein Allergietest, um eine Allergie des Soforttyps nachzuweisen, ist sowohl auf der Haut als auch im Blut durchführbar. Fällt dieser Test positiv auf das ein oder andere Lebensmittel aus, bedeutet es lediglich, dass eine Sensibilisierung auf diesen Nahrungsbestandteil besteht. Nur eine positive Reaktion nach einem Provokationstest, bei dem der*die Patient*in unter ärztlicher Kontrolle einem Allergen ausgesetzt wird, belegt eine Allergie auf diesen Stoff. Für die Diagnose der Lebensmittelallergie vom Spättyp ist ein spezieller Bluttest notwendig, der nicht dem beschriebenen klassischen Allergietest entspricht.
Therapie einer Lebensmittelallergie
Im Kindesalter auftretende Allergien können sich zurückbilden, da sich im Laufe der Zeit das Immunsystem und das Verdauungssystem vollständig entwickeln. Im Erwachsenenalter erworbene Allergien bleiben hingegen meist ein Leben lang bestehen. Manchmal kann Erhitzen (Kochen) die Struktur des Allergens verändern und das Lebensmittel kann gegart verzehrt werden.
Absolute Allergenkarenz, also der komplette Verzicht auf einen Nahrungsbestandteil, ist unverzichtbar, wenn dieser eine allergische Reaktion auslöst. Die Umsetzung im Alltag ist bei der Vielzahl an industriell verarbeiteten Nahrungsmitteln aus dem Supermarktregal eine Herausforderung. Liegt zum Beispiel eine Kuhmilch-Allergie vor, sollte nicht nur auf Kuhmilch verzichtet werden, sondern auch auf Nahrungsmittel, die Kuhmilch enthalten. Es spricht jedoch nichts dagegen, auf Milch anderer Tiere umzuschwenken. Eventuell findet sich sogar Kuhmilch einer bestimmten Marke, die die allergieauslösende Eiweißstruktur nicht enthält und dann doch vertragen wird.

Liegt nur eine Sensibilisierung vor, spricht nichts dagegen, dieses Lebensmittel weiter in die Ernährung zu integrieren. Ein Verzicht auf einen Nahrungsbestandteil ohne Allergienachweis kann weitere Allergien fördern. Erklären kann man es so, dass das Immunsystem durch eine ausgewogene Ernährung aktiv trainiert wird und eine Toleranz gegenüber potentiellen Allergenen entwickelt. Wird auf diese über Wochen verzichtet, könnte diese Toleranz verschwinden und eine bisher nicht vorhandene Allergie auftreten. Ist man beispielsweise nur auf Haselnüsse allergisch, sollte man weiterhin Nüsse wie Walnuss, Cashews oder Erdnüsse essen und sich dabei beobachten.
Bei allergischen Reaktionen können Antihistaminika in Form von Tropfen, als Spray und als Tabletten die Symptome mildern. Sie verhindern die Wirkung des Histamins. Auch ein cortisonhaltiges Notfallset sollten Allergiker*innen immer mit sich führen, um bei Kontakt mit dem Allergen schnell antiallergische Maßnahmen einzuleiten.
Antientzündliche Maßnahmen sollte man ergreifen, um die durch Histamin ausgelösten Entzündungen zu reduzieren. Antioxidative Stoffe wie OPC in Traubenextrakt, Coenzym Q10, grüner Tee und Vitamin E sowie auch antientzündlich wirkende Omega-3-Fettsäuren reduzieren das entzündliche Geschehen.
Prävention einer Lebensmittelallergie
Prävention beginnt bereits im Mutterleib. Wenn keine Allergien vorliegen, ist es neben einer gesunden und ausgewogenen Ernährung sinnvoll, dass die Schwangere so vielseitig wie möglich isst. Das Immunsystem des Fötus wird auf diese Weise trainiert, gewöhnt sich an alle Nahrungsbestandteile und kann frühzeitig eine Toleranz gegenüber einem potentiellen Allergen entwickeln.

Bei bereits bestehenden Allergien empfiehlt sich die Einnahme von Quercetin, Vitamin C, Vitamin D3, Vitamin E und/oder Zink. Sie stabilisieren die Mastzellen und verhindern so, dass Histamin freigesetzt wird. Zink, Vitamin C und Vitamin D3 haben einen positiven Einfluss auf das Immunsystem.
Omega-3-Fettsäuren haben eine antientzündliche Wirkung und können das Entzündungsgeschehen beeinflussen. Ebenso wirken OPC, grüner Tee, Vitamin C und Vitamin E als Antioxidantien Entzündungen entgegen.
Probiotika stärken das körpereigene Mikrobiom. Der Darm kann eine bessere Schutzschicht aufbauen, so dass Allergene die Darmwand nicht schädigen können.
Kennzeichnung der Lebensmittel
Die Liste an potentiell allergenen Lebensmitteln ist lang. Die 14 Lebensmittel, die am häufigsten Lebensmittelallergien auslösen, müssen gesetzlich vorgeschrieben immer gekennzeichnet sein. Im Zutatenverzeichnis des entsprechenden Lebensmittels müssen diese auf der Packung gut sichtbar gemacht werden, aber nicht deren enthaltene Menge. Hersteller deklarieren aus haftungsrechtlichen Gründen häufig potentielle Allergene, auch wenn diese aus produktionstechnischen Gründen nur in geringsten Mengen enthalten sein könnten. Für Allergiker*innen ist diese Angabe ein Ausschlusskriterium für viele eventuell doch verträglichen Lebensmitteln. Nicht nur die Zusammensetzung der Lebensmittel sollten betroffene Menschen im Blick behalten. Auch in Arzneimitteln können allergene Inhaltsstoffe stecken.

Lebensmittelallergien: Stand der Forschung
Erforscht werden aktuell spezielle Impfungen, damit das Immunsystem nicht fehlgesteuert wird. Es laufen Forschungsprojekte für Immun-Therapien, bei der sich das Immunsystem der*die Patient*innen an das allergieauslösende Nahrungsmittel gewöhnen soll. Dabei werden allergenhaltige Pflaster auf die Haut aufgeklebt und die Konzentration schrittweise erhöht, bis eine Toleranz entwickelt wurde. Ähnlich verläuft die Hyposensibilisierung einer Pollenallergie, bei der allergenhaltige Tabletten oder Tropfen mit steigender Konzentration eingenommen werden. Für Lebensmittelallergien gibt es sie noch nicht, da Therapeut*innen vermuten, die Reaktion nach Anwendung der Tropfen oder Tabletten könnte lebensbedrohlich ausfallen.
Zöliakie als Beispiel einer nicht IgE-vermittelten Immunreaktion
Gluten ist ein Eiweiß, das in Weizen und anderen Getreiden, wie Gerste und Roggen, enthalten ist. Bei der Zöliakie wird Gluten als körperfremd eingestuft und löst eine Autoimmunreaktion aus. Gegen einen in der Darmschleimhaut gebildeten Gluten-Enzym-Komplex bildet das Immunsystem IgA- und IgM-Antikörper und richtet sich so gegen die eigene Darmschleimhaut und schädigt diese.

Entzündungen treten auf, die zu einer Abnahme der Darmoberfläche führen, sodass die Aufnahme von Nährstoffen und fettlöslichen Vitaminen gestört ist. Fettstühle, Durchfall, aber auch Erbrechen, Gewichtsverlust und Wassereinlagerungen (Eiweißmangelödem) können auftreten. Osteoporose und Mangel an fettlöslichen Vitaminen, wie Rachitis (Vitamin-D-Mangel), sind neben gastrointestinalen Störungen Merkmale der Zöliakie.
Infolge des Entzündungsprozesses kommt es zu Einschränkungen der Barrierefunktion der Darmschleimhaut (bisweilen als „Leaky-Gut-Syndrom“ bezeichnet = durchlässiger Darm). Bakterien und andere Toxine können ungehindert in den Blutkreislauf gelangen und Entzündungen im Körper auslösen. Unter anderem können Depressionen, Migräne, Entzündungen der Gelenke sowie Chronisches Erschöpfungssyndrom die Folge sein.
Diagnose und Therapie der Zöliakie
Nach ärztlicher Diagnose durch eine Blutuntersuchung kann nur mit einer glutenfreien Diät der Darm vor schädigenden Entzündungen geschützt werden. Zu den glutenfreien Getreidesorten gehören z.B. Reis, Mais oder Hirse. In vielen Supermärkten findet man inzwischen ganze Regale voll glutenfreier Produkte.
Die fettlöslichen Vitamine (A, D, E, K) und B-Vitamine sowie Eisen, Selen, Zink, Calcium und Magnesium sind die Nährstoffe, bei denen vorwiegend ein Mangel auftreten kann. Ein Mikronährstoffprodukt ist dann erforderlich. Doch auch bei dessen Auswahl sowie bei der Verordnung von Medikamenten muss auf Glutenfreiheit geachtet werden. Zur Herstellung von Tabletten wird häufig Weizenstärke verwendet. Auch Augentropfen und Nasensprays sollten auf Gluten als Inhaltsstoff überprüft werden.

Lebensmittelintoleranzen
Mit Blick auf die Lebensmittelintoleranzen treten Laktose-, Fruktose-, und Histaminintoleranz in der Bevölkerung am häufigsten auf. Allen liegen verschiedene Stoffwechselstörungen zugrunde. Häufig treten diese Symptome (siehe Abb. „Unterschied Lebensmittelallergie zu Lebensmittelintoleranz„) zeitverzögert – nach Stunden oder sogar Tagen – auf und in der Regel nur, wenn eine individuelle Toleranzschwelle überschritten wurde. Die Intoleranzen können auch in Kombination vorliegen. Manchmal gehen diese Unverträglichkeitsstörungen auch wieder zurück, wenn eine zugrundeliegende Darmerkrankung erkannt und behandelt wird. Selten liegen auch erblich bedingte Grunderkrankungen vor. Die Diagnose und die Behandlung gehören in die Hände von Fachärzt*innen.
Laktoseintoleranz als Beispiel für Enzymdefekte
Die in Milchprodukten enthaltene Laktose (Milchzucker) wird im Dünndarm über das Enzym Laktase in ihre Bestandteile Glukose und Galaktose gespalten. Diese werden dort dann in die Blutbahn aufgenommen. Fehlt Laktase oder ist dessen Aktivität reduziert, gelangt unverdaute Laktose in den Dickdarm. Darmbakterien bilden daraus blähende Gase. Darüber hinaus wirkt Milchzucker osmotisch, denn er erhöht die Flüssigkeitsmenge im Darm. Die Darmbewegungen verstärken sich, sodass Durchfälle und auch Erbrechen auftreten können. Eine Laktoseintoleranz ist bei Kindern selten, sie entwickelt sich meist erst im Jugend- und Erwachsenenalter.

Diagnose und Therapie der Laktoseintoleranz
Da oft ein zeitlicher Abstand zwischen der Mahlzeit eines laktosehaltigen Nahrungsmittels und der Wahrnehmung der Symptome besteht, lässt sich diese Unverträglichkeit oft schwer zuordnen. Ein Bluttest und das Führen eines Ernährungstagebuchs verschaffen Klarheit.
Vollständig auf laktosehaltige Nahrungsmittel zu verzichten, ist nicht immer nötig. Oft fehlt das Enzym Laktase nicht komplett. Durch Austesten kann die individuell verträgliche Menge an Laktose in Nahrungsmitteln bestimmt werden. Man spricht von der Laktosetoleranzschwelle. In Maßen Milchprodukte zu verzehren sowie die Einnahme von Laktase-haltigen Kautabletten kurz vor oder während der Mahlzeit, kann die Verträglichkeit gegenüber milchzuckerhaltigen Lebensmitteln verbessern. Milch findet sich in der Zusammensetzung vieler verarbeiteten Lebensmitteln wie Backwaren, Fertigsoßen und Fertigsuppen, Gewürzmischungen und auch in Schokolade. Die Hersteller sind verpflichtet, Laktose als Inhaltsstoff auf der Verpackung zu deklarieren.
Auch für die Arzneimittelherstellung wird manchmal Laktose eingesetzt. Sie ist dann zwar nur in sehr geringen Mengen in einer Tablette enthalten, sollte aber bezüglich der Toleranzschwelle im Blick behalten werden. Wichtig ist, das in Milchprodukten enthaltene Calcium für die Knochengesundheit alternativ zuzuführen.
Bei der Histaminintoleranz kann auch ein Enzymdefekt vorliegen. Da die Symptome durch ein Zuviel an Histamin auftreten, wird sie meist zu den Pseudoallergien geordnet. Auf beide wird in den Absätzen „Pseudoallergien“ und „Histaminintoleranz“ (siehe Inhaltsangabe) genauer eingegangen.

Fruktoseintoleranz als Beispiel für Transporterdefekte
Der in Obst und Gemüse natürlich vorkommende und süß schmeckende Fruchtzucker wird über einen spezifischen Transporter in der Darmwand resorbiert. Ist dieser nicht in ausreichender Menge vorhanden oder überlastet, verbleibt Fruktose im Darm und hat die gleichen Auswirkungen wie sie bei der Laktoseintoleranz beschrieben wurden.
Zuckeraustauschstoffe wie Sorbitol und Xylit konkurrieren um den gleichen Resorptionsmechanismus wie Fruktose. Man findet sie in Light-, Diät- und „zuckerfreien“ Produkten. Auch sie sind osmotisch aktiv und können die Beschwerden verstärken. Hilfreich dagegen kann Glukose (Traubenzucker) sein. Sie schleppt die Fruktose passiv durch die Darmschleimhaut mit. Günstig ist, wenn das Verhältnis von Glukose zu Fruktose im Lebensmittel größer als eins ist. Das ist der Grund, warum Haushaltszucker (Zweifachzucker bestehend aus Glukose und Fruktose) auch bei Fruktoseintoleranz gut vertragen wird.
Diagnose und Therapie der Fruktoseintoleranz
Über einen Atemtest in der Arztpraxis kann die Fruktose-Malabsorption festgestellt werden. Auch hier empfiehlt es sich, durch Ausprobieren die individuelle Verträglichkeitsmenge einzuschätzen und den Speiseplan daran anzupassen. Die Einnahme des Enzyms Xylose-Isomerase in Kapselform kurz vor der Mahlzeit sorgt im Dünndarm dafür, dass nicht resorbierte (aufgenommene) Fruktose in gut resorbierbare Glukose umgewandelt wird. Erythrit als Zuckeraustauschstoff wird auch bei Fruktoseintoleranz gut vertragen.
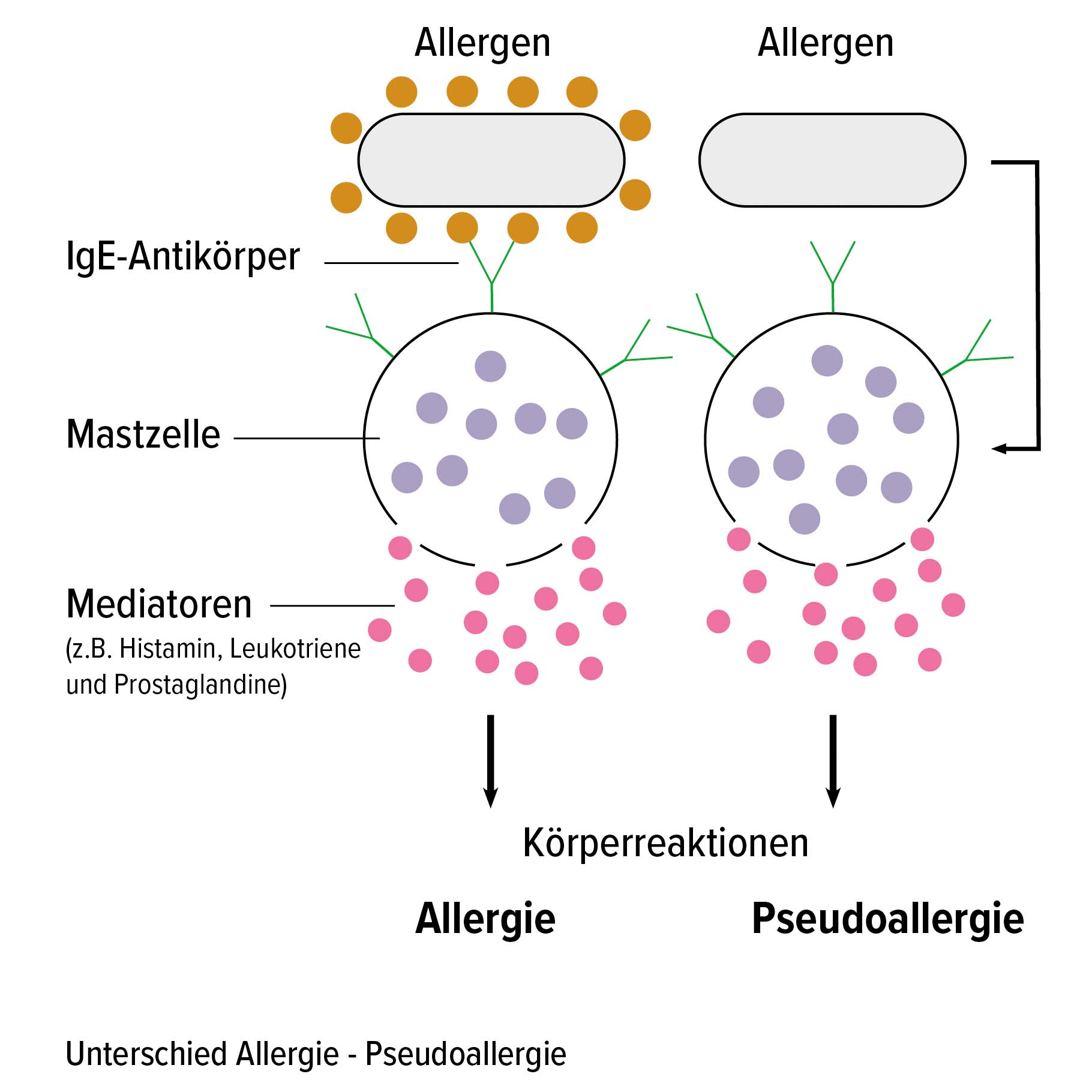
Pseudoallergien
Wie der Name schon aussagt, ist die Pseudoallergie keine „echte“ Allergie. Das Immunsystem ist nicht beteiligt. Es findet weder eine Sensibilisierung noch eine Antikörperbildung nach Kontakt mit einem unverträglichen Stoff statt. Zugeführte Nahrungsbestandteile aktivieren konzentrationsabhängig bestimmte Immunzellen, ohne Bildung eines Antigen-Antikörper-Komplexes. Genau wie bei einer Allergie werden Entzündungsmediatoren wie Histamin, Leukotriene und Prostaglandinde ausgeschüttet. Symptome wie bei einer Allergie treten auf, insbesondere juckende und nässende Hautausschläge (Urtikaria, Nesselsucht). Auslösende Stoffe einer Pseudoallergie können Nahrungsmittel, Zusatzstoffe wie Konservierungsmittel, Farbstoffe, Emulgatoren oder Geschmacksverstärker, aber auch Duftstoffe sein.
Salicylatintoleranz
Auch die Salicylatintoleranz gehört dazu. Salicylate sind z.B. in Rosinen, Orangen und in Gewürzen wie Curry, aber auch in Schmerzmitteln enthalten. Sie haben die Eigenschaft, antientzündlich zu wirken und die Bildung der Prostaglandine zu unterbinden. Bei salicylatintoleranten Personen löst Salicylat das Gegenteil aus: Überschießende Ausschüttung von Prostaglandinen und Leukotrienen, die im Körper Entzündungen auslösen.

Histaminintoleranz
Im Absatz „Die Bedeutung von Histamin“ (siehe Inhaltsverzeichnis) werden viele Aufgaben für das in den Zellen des Körpers selbst gebildete Histamin beschrieben. Durch die Nahrung zugeführtes Histamin kann unseren Organismus überfordern. Bei der Histaminintoleranz besteht ein Ungleichgewicht zwischen anfallendem Histamin und dessen Abbau. In Nahrungsmitteln kann viel Histamin enthalten sein, insbesondere in gereiften, vergorenen oder fermentierten und lang gelagerten Lebensmitteln, wie z.B. Sauerkraut, Käse und Rotwein. Zusatzstoffe (Konservierungsmittel, Farbstoffe, Emulgatoren oder Geschmacksverstärker und Duftstoffe), Salicylate, aber auch Lebensmittel wie Zitrusfrüchte und Tomaten und einige Arzneistoffe gehören zu den Histamin-freisetzenden Stoffen (Histaminliberatoren). Sie können die Mastzellen in der Darmschleimhaut direkt triggern, Histamin in den Darm auszuschütten.
Abgebaut wird Histamin im Darm über das Enzym Diaminoxidase (DAO). Auch andere biogene Amine in der Nahrung, zu denen das Histamin zählt, werden über die DAO im Dünndarm abgebaut (z.B. in Schokolade, Ananas und Erdnüssen). Durch DAO-Mangel oder durch DAO-blockierende Arzneistoffe bleibt zu viel Histamin im Darm zurück. Es wird in die Blutbahn aufgenommen. Abhängig von der individuellen Dosis (Toleranzschwelle) kann Histamin dann allergieähnliche Reaktionen auslösen, bis hin zum lebensbedrohlichen Herz-Kreislaufversagen (siehe Abb. „Unterschied Lebensmittelallergie zu Lebensmittelintoleranz„). Aber auch für Kopfschmerzen, Migräne, Menstruationsbeschwerden und Blasenreizung kann ein Histaminüberschuss verantwortlich sein.

Diagnose und Therapie der Histaminintoleranz
Über einen Labortest wird die „Totale Histamin-Abbaukapazität“ überprüft, um so eine Histaminintoleranz festzustellen. Leichter lebt es sich mit Histaminintoleranz, wenn man histaminhaltige Lebensmittel nur in der individuell verträglichen Menge konsumiert, wenn man also seine persönliche Toleranzschwelle kennt. Weitere Maßnahmen sind, DAO-Blocker und histaminfreisetzende Stoffe zu meiden. Frisch zubereitete Speisen mit frischen Lebensmitteln enthalten kaum Histamin. Dagegen ist wieder aufgewärmtes Essen reich an Histamin. DAO-haltige Kapseln zu den Mahlzeiten oder Antihistaminika im Notfall lindern die Beschwerden. Weitere mögliche Maßnahmen sind im Absatz „Therapie einer Lebensmittelallergie“ (siehe Inhaltsverzeichnis) aufgelistet. Speziell Vitamin B6 unterstützt die DAO als Coenzym. Bei eiweißreicher und auch bei zucker- bzw. kohlenhydratreicher Nahrung wird B6 vermehrt gebraucht. Auch Kupfer unterstützt als Schlüsselspurenelement die DAO. Methionin und Vitamin B12 unterstützen die Aktivität der HNMT (Histamin-N-Methyl-Transferase) für den Abbau des Histamins, vor allem in der Leber und im Gehirn.
Mastzellaktivierungserkrankungen
Zur Pseudoallergie gehören auch Mastzellaktivierungserkrankungen. Krankhaft veränderte Mastzellen setzen sowohl mehr als auch über einen längeren Zeitraum Entzündungsmediatoren frei. Neben den oben genannten Triggern können auch chemische und physikalische Reize wie Stress, Wetterwechsel oder Hormonschwankungen auslösende Faktoren sein. Sinnvoll ist hier eine mastzellstabilisierende und symptomlindernde Therapie.

Der gesunde Darm
Der gesunde Darm mit einer intakten Darmschleimhaut bietet keine Schlupflöcher für unverträgliche Stoffe und Allergene, die bei einer geschädigten und durchlässigen Dünndarmwand in den Blutkreislauf gelangen können. Die in der Darmschleimhaut angesiedelten Mikroorganismen trainieren unser Immunsystem, verhindern die übermäßige Vermehrung pathogener Keime und unterbinden Entzündungen der Schleimhaut. Belegt ist, dass eine Fehlbesiedlung der Darmschleimhaut allergische Entzündungsreaktionen auslöst. Mit ballaststoffreicher Ernährung wird die Darmflora gut genährt und die Schutzfunktion in der Darmschleimhaut gestärkt. Probiotika können dabei unterstützend wirken.
Mit einer Allergie und einer Intoleranz leben lernen sollte die Zielsetzung in der Behandlung von Unverträglichkeiten sein. Eine strikte Diät oder eine Nahrungsmittelkarenz sollte nur dann eingehalten werden, wenn die Ursache bzw. die Notwendigkeit dafür wirklich nachgewiesen ist.
Viele Selbsthilfegruppen bieten Listen der Lebensmittel an, die bei Nahrungsmittelunverträglichkeiten gemieden werden sollten. Hilfreich ist auch, dass viele Allergene und Inhaltsstoffe inzwischen auf Nahrungsmittelverpackungen und Speisekarten deklariert werden müssen. Supermärkte bieten ganze Regale voller gluten- und laktosefreier Lebensmittel an. Wir sind auf einem guten Weg zur Transparenz aller Inhaltsstoffe. In einem verständnisvollen sozialen Umfeld lässt sich die Spirale an negativen Gedankenkreisläufen bei Menschen mit Unverträglichkeiten durchbrechen. Die Betroffenen bleiben so mit ihrer Angst, was sie überhaupt noch essen dürfen, nicht allein. Denn die mutmachende Devise muss lauten: So viel Verzicht wie nötig, so viel Genuss wie möglich!
Mittel aus der Klösterl-Apotheke
Die Klösterl-Apotheke stellt eine Vielzahl an Mikronährstoffen und Wirkstoffen als Reinstoff-Rezepturen her. Wir verarbeiten u.a. die orthomolekularen Wirkstoffe Zink, Kupfer, Vitamin C, Coenzym Q10, Magnesium zu Reinstoff-Kapseln. Neben Reinstoff-Kapseln liegen uns flüssige Reinstoff-Rezepturen sehr am Herzen. So verarbeiten wir Vitamin B12 zu wässrigen Tropfen und stellen ein großes Sortiment an unterschiedlichen öligen Vitamin D3-Rezepturen her.
Bei der Herstellung unserer Reinstoff-Rezepturen verzichten wir bewusst auf den Einsatz von unnötigen Hilfsstoffen, fließverbessernden Zusätzen sowie Konservierungs- und Farbstoffen. Durch diese hypoallergene Herstellung wird die Verträglichkeit für Personen mit Allergien, Unverträglichkeiten deutlich verbessert.
Wir deklarieren alle verwendeten Inhaltsstoffe auf jedem Präparat, sodass die größtmögliche Transparenz für Sie gegeben ist und Sie sich jederzeit darauf verlassen können, nur das zu sich zu nehmen, was für Sie verträglich ist. Wir beraten Sie gern!
Autorin
Bettina Wadewitz
Apothekerin






